ונגיד שמצאת תורם בכוחות עצמך
צפויה לו, לתורם, דרך ארוכה עד שיאושר ויוכל לתרום לך כליה.
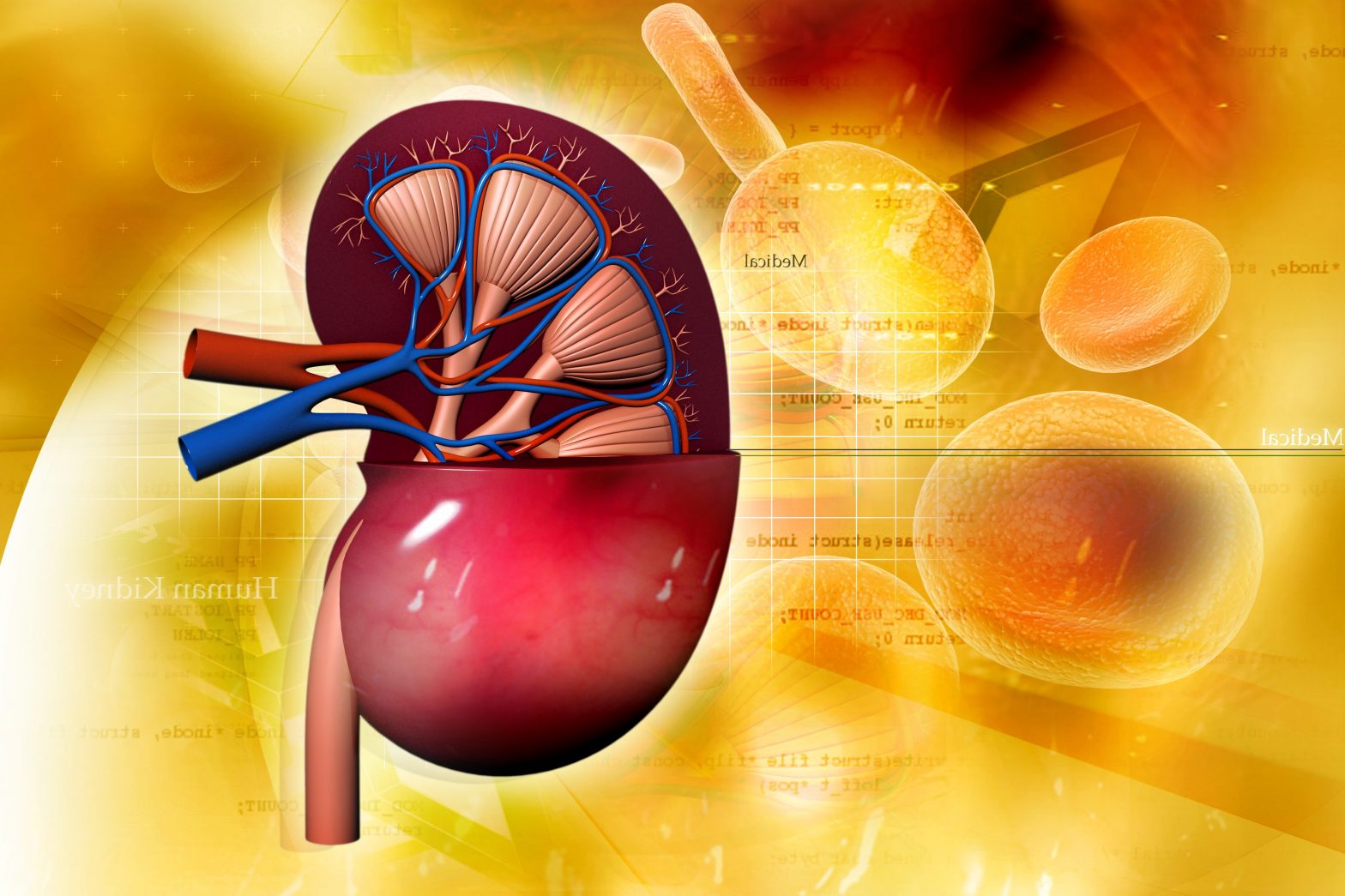
נתחיל בחוק תרומת האיברים שמצמצם את "גבולות הגזרה" של מגוון התורמים החיים האפשריים למעגל הראשון, כלומר – קרוב משפחה שמוכן לתרום כליה לקרובו וזאת בתנאי שיש התאמה. קרובי משפחה מדרגה ראשונה יכולים לעבור השתלה ביתר קלות אולם בכך לא באה הגאולה. גם כאן התהליך ארוך, מורכב, מייגע ומתיש. במיוחד נכונים הדברים כשמדובר בתורם אלטרואיסטי שאינו נמנה על המעגל המשפחתי מקרבה ראשונה של החולה.
על התורם לבצע עשרות בדיקות רפואיות במסגרת: המרפאה הקהילתית, מכון הרנטגן, מכון לב, מכון ההשתלות ובדיקה לסווג רקמות הדורשת הגעה למעבדה מספר פעמים. אל בדיקות אלה מצטרפות הפגישות עם: מתאמת השתלות, רופא נפרולוג, עובדת סוציאלית, פסיכיאטר ולבסוף עם ועדת אישור תורמים של משרד הבריאות.
כל אחת מהפגישות הנ"ל נערכת אך ורק בבית החולים שבו מיועדת ההשתלה להתבצע, בימים נפרדים ובשעות הבוקר המוקדמות.
במידה ותורם הכליה עבר את כל השלבים, הבדיקות והפגישות הללו בהצלחה והתמיד בכוונתו לתרום, הוא מוזמן לוועדת אישור תורמים של משרד הבריאות שממוקמת בתל אביב אשר מתכנסת רק פעם בחודש ומקבלת רק 4 מקרים של חולים עם תורמים.